歯科医師臨床研修プログラムのご紹介
プログラムの名称
長浜赤十字病院 歯科医師臨床研修プログラム(プログラムのPDFはこちら)
当院の研修プログラムの特徴
当院の歯科医師臨床研修プログラムのプログラム責任者である歯科口腔外科 浅田です。
本歯科医師臨床研修プログラムでは、滋賀県長浜市の中核病院である長浜赤十字病院を単独型臨床研修施設とした1年間の初期臨床研修を実施します。

当院は令和7年度より歯科医師臨床研修医の採用を開始しました。研修施設となり日が浅いため、研修施設として不安に思われる方もいるかもしれません。しかし、当院は歯科口腔外科医によって年間約200件の全身麻酔手術(抜歯、顎骨腫瘍手術、外傷手術、顎矯正手術、口腔がん手術)を行っており、年間外来患者延べ数6,700名以上、年間入院患者数は470名以上と豊富な症例数があります。また、本研修プログラムは口腔外科治療を主としていますが、う蝕治療や義歯治療等の一般歯科治療も研修することができます。さらに、当院は24時間体制の救命救急センターが併設されているため、救急患者の対応も日々行っています。
指導体制としましては、日本口腔外科学会の専門医である指導歯科医(浅田)と研修歯科医のマン・ツー・マン指導を基本としていますので、日頃の臨床研修の中で見つかった自身の課題や問題点を素早く理解し、成長することができるのではないかと考えます。私は「日々の臨床の中で悩むことがないようにその場で解決する」ことを最も大事にしていますので、他常勤医とのディスカッションも盛んです。
当院は他診療科やコメディカルとの垣根が非常に低いので、コミュニケーションが取りやすく非常に働きやすいと思います。ぜひ、われわれと一緒に働いてみませんか?病院見学は随時募集していますので、長浜赤十字病院ホームページ「研修医ページ」からご連絡ください。
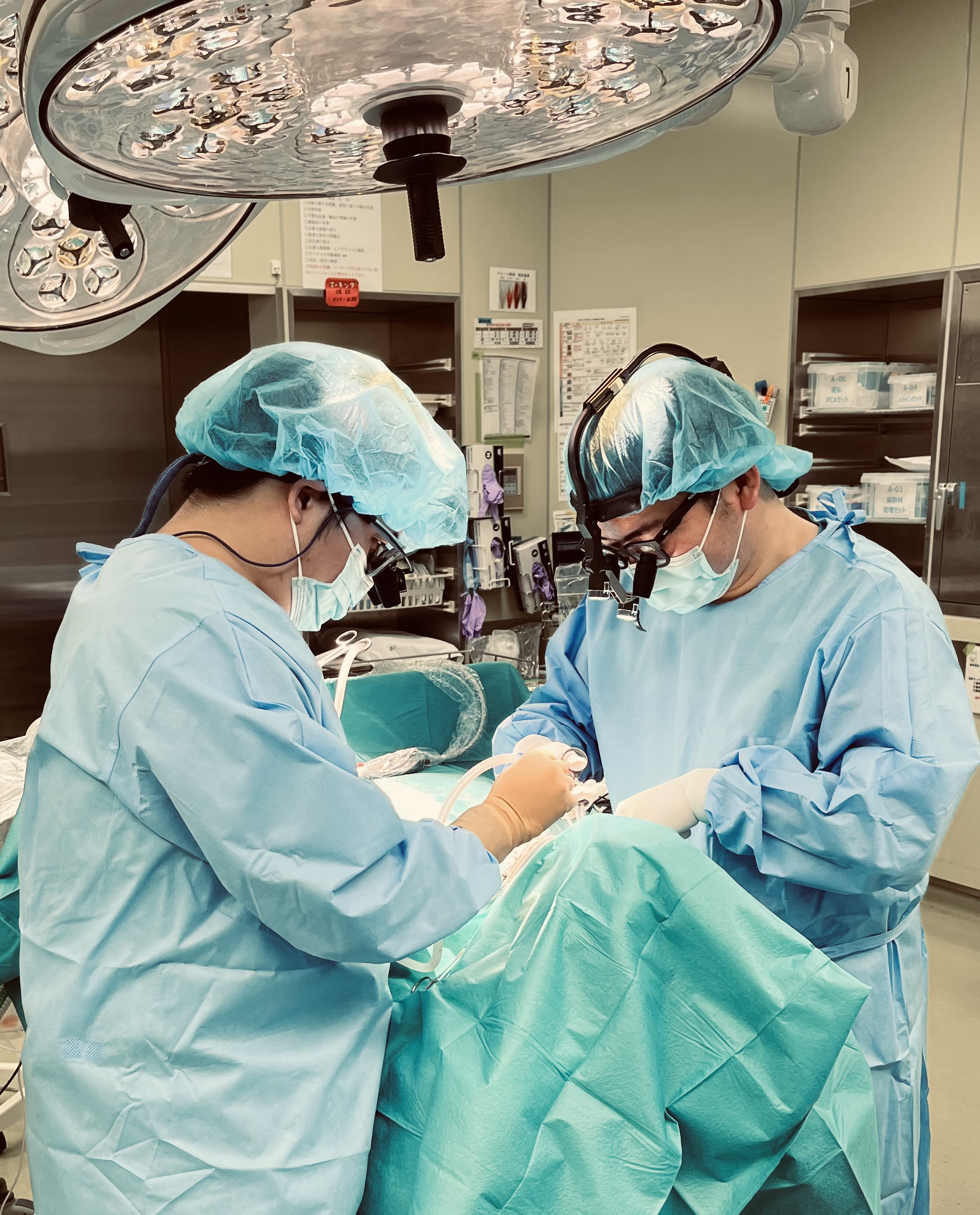
手術室
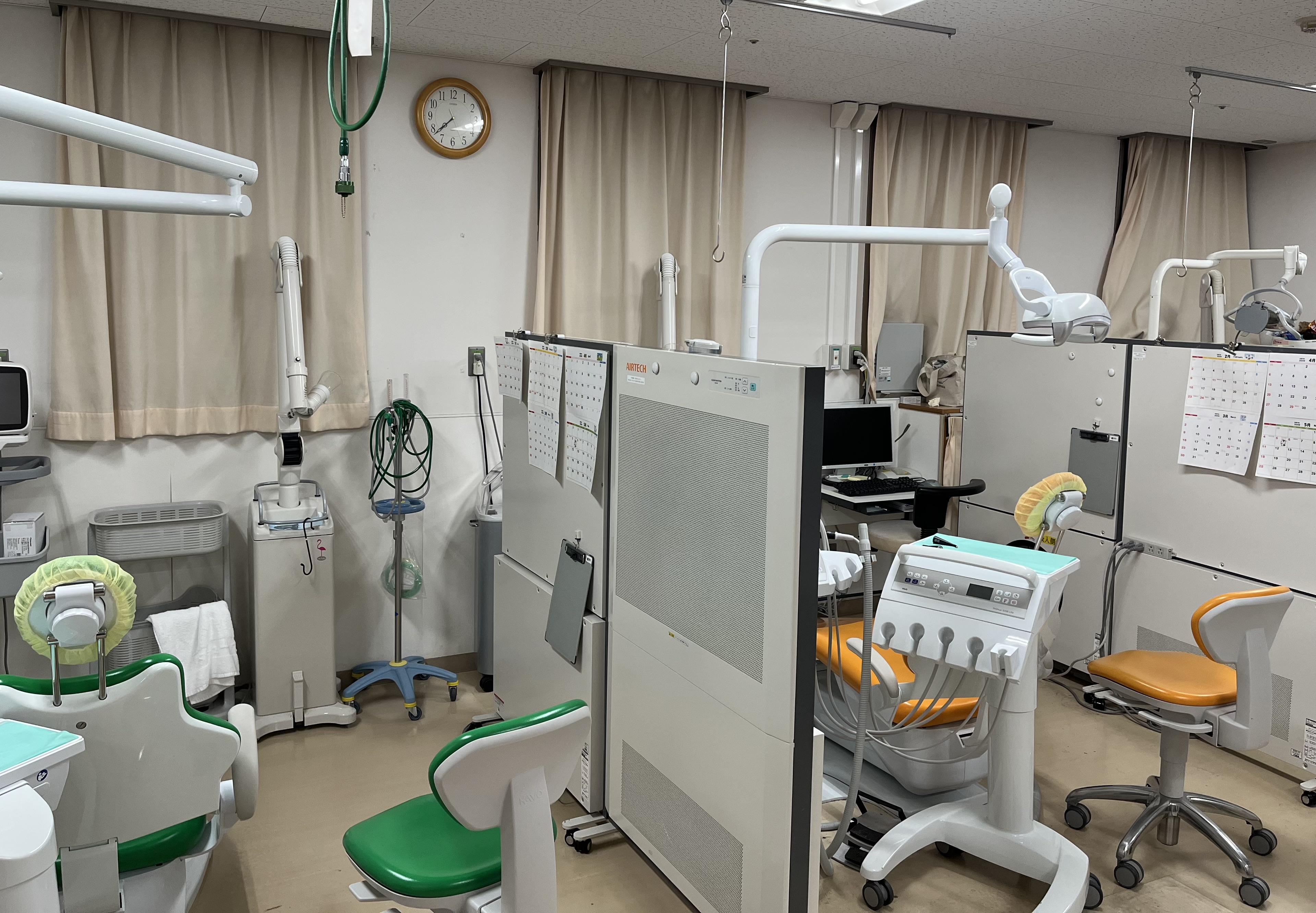
外来診療

プログラムの概要
初期研修医としての到達目標
歯科医師臨床研修プログラム 2025年度版より一部抜粋
A項目
歯科医師としての基本的価値感(プロフェッショナリズム)
- A-1 社会的使命と公衆衛生への寄与
- A-2 利他的な態度
- A-3 人間性の尊重
- A-4 自らを高める姿勢
B項目
資質・能力
- B-1 医学・医療における倫理性
- B-2 歯科医療の質と安全の管理
- B-3 医学知識と問題対応能力
- B-4 診療技能と患者ケア
- B-5 コミュニケーション能力
- B-6 チーム医療の実践
- B-7 社会における歯科医療の実践
- B-8 科学的探究
- B-9 生涯にわたって学ぶ姿勢
C項目
- C-1 基本的診療能力等
- C-2 歯科医療に関連する連携と制度の理解等
病院見学の申し込み
下記のページよりお申込みいただけます。
医師臨床研修制度
歯科医師臨床研修制度
